Šta je malarija?
 Malarija je parazitsko oboljenje čije su glavne kliničke odlike ponavljani napadi groznice i povišene telesne temperature, nastali zbog sinhronog raspadanja eritrocita, zaraženih jednom ili više vrsta parazita roda Plasmodium. Ime bolesti potiče od starih Rimljana, koji su verovali da je malarija izazvana lošim močvarnim vazduhom, koji je okruživao mnoga staništa toga doba.
Malarija je parazitsko oboljenje čije su glavne kliničke odlike ponavljani napadi groznice i povišene telesne temperature, nastali zbog sinhronog raspadanja eritrocita, zaraženih jednom ili više vrsta parazita roda Plasmodium. Ime bolesti potiče od starih Rimljana, koji su verovali da je malarija izazvana lošim močvarnim vazduhom, koji je okruživao mnoga staništa toga doba.
Četiri vrste roda Plasmodium uzrokuju malariju kod ljudi: Plasmodium falciparum, P. vivaxy, P. ovale i P. malariae. Težina i kliničke manifestacije malarije zavise od vrste parazita, broja inficiranih eritrocita (parazitemije), imunskih i metaboličkih poremećaja nastalih u toku infekcije.
U svetskim razmerama malarija predstavlja jedno od najčešćih infektivnih oboljenja. Procenjuje se da godišnje od nje boluje oko milijardu ljudi, od kojih više od 2 000 000 umire. Smrtnost je po pravilu vezana za infekciju koju izaziva P. falciparum. Najveća je kod dece mlade od 5 godina u supsaharskoj Africi i drugim siromašnim tropskim regijama (Indokina, Južna Amerika). Najmlađa populacija, koja najviše oboleva, čini glavni “rezervoar” bolesti. U hipoendemičnim regijama broj dece sa uvećanom slezinom ili parazitemijom je 10%, u mezoendemičnim je 10-30%, u hiperendemičnim je 50-75%, dok u hoJoendemičnim regijama iznosi 75%.
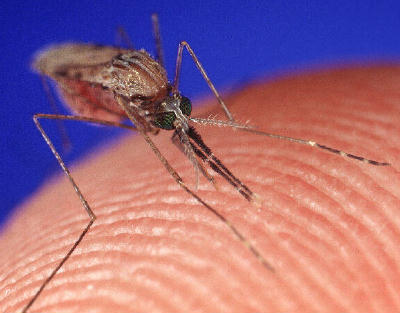
Epidemiologija malarije je vezana i za prisustvo prenosioca, komarca roda Anopheles.
Ova vrlo rasprostranjena vrsta insekta živi između 20-40 dana na nadmorskoj visini ispod 2000 metara i posebno joj odgovara temperatura između 20-30°C. Promene temperature, vlažnosti i drugih faktora okoline značajno utiču na životni vek Anophelesa i razvoja parazita u njemu, koji traje 5-35 dana.
Dve pojave u poslednjoj deceniji imaju važnu ulogu u održavanju, pa čak i povećanju broja obolelih od malarije u endemičnim područjima. To su otpornost komaraca na najčešće primenjivane insekticide, pre svega iz grupe hlorofenotana (DDT) i otpornost parazita (P. falciparum) na efikasne i malo toksične antimalaričke lekove, pre svega na hlorokin.
Kod nas je eradikacija malarije objavljena pre 30 godina, ali je i više godina pre toga ne beležimo kao autohtono, već samo kao uneseno (“importovano”) oboljenje. Kako se svake godine u Srbiju vraća iz endemskih regiona više desetina ljudi inficiranih malarijom, a postoje prenosioci iz roda Anopheles i pogodni klimatski uslovi za njihovo održavanje, – opravdano je sprovoditi preventivne mere protiv malarije. One obavezuju na zdravstvenu kontrolu osoba koje se iz endemskih regiona vraćaju, ali i na edukaciju putnika o prirodi bolesti i mogućnostima zaštite.
Posebno je važna kontrola anofelizma, kako povremenom upotrebom insekticida, tako i komunalnom higijenom koja treba da onemogući uslove za održavanje njihovih prirodnih staništa.
Kliničke manifestacije malarije
Drhtavica i povišena telesna temperatrura (“malarični napad), koje se javljaju periodično u fazi destrukcije eritrocita, odlika su bolesti u najvećeg broja obolelih od malarije. Intervali u kojima se tegobe javljaju (48 sati kod P. vivax i P. ovale, a 72 sata kod P. malariae) vezuju se za životni ciklus parazita. Bolesnici inficirani P falciparumom, s obzirom da se paraziti brzo dele najčešće izgube pravilnost u pojavi groznice i drhtavice, uprkos 48-časovnom životnom ciklusu razvoja parazita u eritrocitu, pa se kod njih ove kliničke pojave javljaju češće i nepravilnije.
Inkubacija zavisi od vrste plazmodijuma. P. falciparum daje tegobe najčešće 9-14 dana od momenta infekcije. Dužu inkubaciju imaju P vivax (12-17 dana), P ovale (16-18 dana) i P. malariae (18-40) dana. Period inkubacije može biti značajno duži kod osoba koje su uzimale, često nepotpunu, hemoprofilaksu. Takođe je važno podvući da se recidivi bolesti mogu javiti više meseci nakon povratka iz endemskih krajeva, posebno u osoba kod kojih u toku lečenja nije sprovedena eradikacija tkivnih formi parazita (P vivax/ovale).
Pri pregledu obolelog, pored febrilnosti koja se javlja u vreme napada, otkriva se hepatosplenomegalija (uvećanje jetre i slezine), koja može biti izrazita ako bolest duže traje i tada je prate kliničko-laboratorijski znaci teške anemije.
Nakon groznica i perioda povišene telesne temperature sledi period profuznog znojenja a potom i normalizacija temperature. Glavobolja, bolovi u zglobovima i mišićima, povraćanje i proliv česte su prateće manifestacije bolesti. U kliničko-laboratorijske znake teške malarije ubra-juju se: visoka parazitemija ( > 5% inficiranih eritocita), hiperpireksija, telesna temperatura > 40° C, znaci afekcije nervnog sistema (“cerebralna malarija”), anemija (hematokrit < 20), poremećaj glikoregulacije (hipoglikemija<2,2 mmol/1), spontana krvarenja, acidoza pH <7,25; bikarbonati <15 mmol/1, bubrežna insuficijencija (kreatinin>265 iimol/1, diureza < 400 ml), hiperbilirubinemija (bilirubin > 50 umol/1), kardiovaskularni kolaps, infekcije pluća i/ili plućni edem, proliv i/ili povraćanje (što otežava oralnu pri-menu lekova).
“Cerebralna malarija” u kojoj je vodeća manifestacija poremećaj svesti, od konfuznosti do kome, jedna je od najtežih manifestacija/komplikacija malarije izazvane P. falciparumom. Dovodi se u vezu sa poremećajima mikrocirkulacije u mozgu, izazvane opisanim fenomenima sekvestracije eritrocita, pri čemu se značaj pridaje hipoglikemiji i efektima proinflamatornih citokina.
Hipoglikemija (sniženi nivo šećera u krvi) je česta prateća manifestacija teške malarije izazvane P. falciparumom. Posebno se često sreće kod trudnica. Značajna uloga pridaje se višku insulina oslobođenom iz pankreasa pod uticajem kinina ili kinidina, utrošku glukoze od strane velikog broja parazita i gubitku glikoue-na iz jetre kod bolesnika koji nisu uzimali hranu.
U toku masivne parazitemije produkti hemolize (raspadanje eritrocita), velika produkcija citokina, anemija i izraženi poremećaji mikrocirkulacije stvaraju sve uslove za razvoj bubrežne insuficijencije i hiperazotemije, što se manifestuje oligurijom (sniženo mokrenje) ili potpunim prestankom mokrenja. U većine obolelih, adekvatno lečenje osnovne bolesti, uz simptomatsku terapiju, dovodi do oporavka bubrežne funkcije. U najteže obolelih, sa razvojem pune kliničko-laboratorijske slike akutne bubrežne insuficijencije i primena hemodijalize predstavlja spasonosnu meru.
“Crnomokraćna groznica” (blackwater fever) je nepotpuno razjašnjen oblik bolesti, izazvan masovnom intravaskularnom hemolizom (raspadanje eritrocita) koja se javlja u osoba koje u terapijske ili profilaktičke svrhe uzimaju kinin ili lekove iz grupe oksidanata. U većine obolelih nađen je nedostatak glikozo-6 fosfat dehidrogeneze u eritrocitima, što u prisustvu navedenih lekova ometa adekvatnu glikolizu, neophodnu za očuvanje integriteta eritrocita.
Razvoj afekcije bubrega u toku ponavljane “malarije kvartane” (Plasmodimn malariae) ima imunsku podlogu (bolest imunskih kompleksa) i može se manifestovati kao hronično neprepoznato bubrežno oboljenje, koje se ne može uspešno lečiti antimalaričnim i glikokoritikoidnim lekovima
Edem pluća sreće se kod pacijenata sa visokom P. falciparitm parazitemijom, mada se može javiti i u poznoj fazi bolesti, kada paraziti iščezavaju iz periferne krvi.
Mnogo češće se na plućima obolelih od malarije nalaze nespecifična zapaljenja, sa karakterističnim fizikalnim nalazom za pneumoniju. Izaziva ih obično pneumokok, koji je u tropskim krajevima često otporan na penicilin.
Gastrointestinalni poremećaji, proliv i povraćanje česte su manifestacije bolesti kod dece, ali se javljaju i kod odraslih, posebno kod težih oblika malarije.
Malarija može imati posebno težak tok u dece, među kojom se beleži i najveći broj smrtnih slučajeva. Konvulzije, koma, hipoglikemija, metabolička acidoza i teška anemija češće su nego u odraslih bolesnika. Nešto ređe se javljaju žutica, insuficijencija bubrega i edem pluća. Na sreću, deca dobro podnose antimalaričke lekove, koji se kod njih mogu primenjivati oralno, parenteralno i u vidu rektalnih supozitorija.
Trudnoća povećava osedjivost za malariju, što se objašnjava supresijom sistemskog i placentinog ćelijskog imunskog odgovora. Zato bolest u trudnica često ima težak tok koji odlikuju anemija, hipoglikemija,’ edem pluća i afekcija mozga.
Posebno je važno da se i u trudnica sa najlakšom formom infekcije odvijaju promene u placenti, pa je i u takvim oblicima bolesti plod ugrožen. Oko 5% dece obolelih majki dobija kongenitalnu malariju, što zavisi od stepena parazitemije u krvi i placenti trudnice. Nasuprot tipičnoj kliničkoj slici u kojoj dominiraju opisane tegobe, malarija se može javiti i kao oligosimptomatska bolest. Takva forma je posebno karakteristična za osobe koje su bile vise puta inficirane, ili uzimaju nedovoljno efikasnu hemoprofilaksu. Osećaj umora/glavoboljaj malaksalost, l bolovi u zglobovima, proliv, uz lako povišenu ili čak normalnu telesnu temperaturu, najčešće su tegobe obolelih bd ovog tipa oboljenja. U atipičnom toku “nefalciparum” malarije se, uz supfebrilnost, razvijaju splenomegalija i anemija.
Uprkos atipičnim tegobama parazitemija se povećava pa, “ako se bolest u ovako “abortivnoj formi” ne prepozna, mogu nastupiti teške, pa i po život opasne komplikacije, pre svega zahvatanjem nervnog sistema, pluća i bubrega.
U krajevima endemičnim za malariju povećana je incidenca Burkittovog limfoma, Kapoši sarkoma i infekcija koje izaziva Epstein Barrov virus što se, između ostalog, povezuje i sa imunoupresijom koja se javlja u toku malarije.
Kako se postavlja dijagnoza malarije?
“Zlatni standard” u dijagnostici malarije predstavlja mikroskopski pregled “guste kapi” i razmaza periferne krvi, obojenih po Gimzi.
Otkrivanje parazitnog antigena (histidinom bogat protein 2) je potencijalna alternativa mikroskopiranju, u cilju brzog dijagnostikovanja infekcije izazvane falciparum-om, posebno u neendemskim područjima, gde su retki vesti mikroskopisti. Ovaj pregled, kao i druge laboratorijske metode koje se koriste za brzu dijagnostiku (bojenje akridin oranžom, centrifugiranje pa mikroskopiranje fluorescentnim mikroskopom “QBC metoda”), kao i različiti drugi laboratorijski postupci, ne smatraju se pravim alternativama klasičnoj parazitološkoj dijagnostici.
PCR dijagnostika, zbog komplikovane i skupe tehnike izvođenja, nije deo rutinske prakse, dok otkrivanje antitela (“sero-dijagnostika”) ima ograničenu vrednost i uglavnom se koristi u epidemiološkim ispitivanjima.
Među nespecifičnim laboratorijskim analizama, na osnovu kojih se dijagnoza malarije ne može i ne sme postavljati, nalaze se: leukopenija, ili normalan broj leukocita (leukocitoza postoji kada postoje bakterijske komplikacije); trombocitopenija; umereno ubrzana sedimentacija eritrocita i obično lako povišena aktivnost serumskih transaminaza.
Kako se leči malarija?
Lečenje malarije ima za cilj da prekine napade bolesti dejstvom na eritrocitne forme parazita, ali i da spreči recidive malarije koji se javljaju u toku Pl vivax/ovale infekcije.
Dve glavne grupe lekova koje služe za prekidanje malaričnih napada (“krvni šizonticidi”), adaju grupama hinolinskih derivata.
Najbrže antiparazitno dejstvo imaju artemizinski derivati, koji deluju i na vrlo rane stadijume razvoja parazita u eritrocitu. Nešto sporije dejstvo imaju hinolinski derivati (kinin, npr.), koji deluju na poznije forme razvoja parazita. Ostale grupe lekova imaju izrazito sporiji efekat.
Veliki problem lečenja predstavlja rezistencija parazita, posebno Plasmodium falciparuma (mnogo rede P.vivax) na hlorokin, ali i na druge antimalaričke lekove (sulfadoksin/pirimetamin, meflokin i dr.). Rezistencija na hlorokin ima tri stepena a sojevi plazmodijuma na koje hlorokin uopste ne deluje su retki.
Takođe je poznato da, nakon primene anti-, malarika na koje postoji različit stepen rezistencije P.faciparuma, može doći do povlačenja kliničke slike bolesti, iako u malom broju eritrocita ostaju vitalni paraziti. Iz njih se, posle obično kraćeg perioda, bolest može obnoviti, odnosno, s obzirom da nije bila izlečena, pogoršati (“rekrudescencija malarije”).
U težim oblicima bolesti, radi sprečavanja rekrudescencija i rezistencije, savetuje se kombinacija antimalaričkih lekova. Najčešće se kombinuju kinin sa tetraciklinima ili klindamicinom, artemizinski derivati sa meflokinom ili derivatima halofantrina.
Postoje i fabrički proizvedene (“gotove”) kombinacije lekova, medu kojima se najčešće koriste kombinacija sulfadoksina i pirimetamina; sulfadoksina i pirimetamina i raeflokina i artemetera sa lumifantrinom. Pri primeni više antimalaričnih lekova istovremeno treba voditi računa o adiciji neželjenih dejstava, posebno na kardiovaskularnom i nervnom sistemu.
Lečenje malarije osetljive na hlorokin (P. vivax, P. ovale ili P. malariae i P. falciparum osetljiv na hlorokin) i danas se sprovodi ovim lekom, s obzirom na proverenu efikasnost (pouzdan, neškodljiv) i malu toksičnost.
Kod malarije koju izazivaju P. ovale i P. vivax, nakon lečenja primenjuje se 15 mg primakina (8-aminohinolin) dnevno još 15 dana, kako bi se delovalo na oblike parazita u jetri i time sprečio recidiv bolesti. Pre početka lečenja, ako je to moguće, pacijente treba testirati na vrednosti glikozo-6-fosfat dehidrogenaze u eritrocitima.
Bolesnici sa malarijom izazvanom sojevima P. vivax, rezistetnim na hlorokin, leče se meflokinom ili halofantrinom, koji se zbog aritmija daje samo u bolnici.
Pacijenti koji mogu da uzimaju oralnu terapiju, mogu se lečiti samo meflokinom u područjima gde ne postoji rezistencija na ovaj lek. Meflokin se primenjuje u dozi od 750 mg oralno, nakon 8 sati se primenjuje još 500 mg, a potom nakon narednih 5 dana, još 250 mg leka. U područjima gde postoji otpornost na meflokin, lečenje se sprovodi halofantrinom (na 8 sati 500 mg, ponavlja se za 7 dana).
Za pacijente koji imaju teške oblike malarije, za nije moguće oralno lečenje, terapija se sproveodi parenteralno. Lek izbora u većini zemalja je kinidin, u formi intravenskih infuzija ili intramuskularnih injekcija u kombinaciji sa tetraciklinima ili klindamicinom. Kinin se po pravilu daje u sporim infuzijama koje traju oko 4 sata, u dozi od 10 mg/kg i ponavljaju se na 8 sati. Prva doza treba da bude veća 20 mg/kg, da traje 4 sata, ili se može početi sa 7 mg/kg za kraće vreme a potom se odmah nastaviti infuzija sa 10 mg/kg koja traje uobičajeno dugo, dakle 4 sata. Lek se daje parenteralno dok pacijent ne bude u stanju da guta, kada se prelazi na oralno lečenje. Uz kinin se po pravilu dodaju tetraciklini ili klindamicin.
Prevencija malarije sprovodi se uzimanjem antimalarika unapred (hemoprofilaksa), korišćenjem repelenata (sredstva koja odbijaju insekte), odnosno sprečavanjem kontakta sa prenosiocem bolesti. Budućnost zaštite vidi se u primeni antimalarične vakcine (imunoprofilaksa).
Izabrani lek treba da ima što manje neželjenih dejstava, kako bi mogao da se primeni dovoljno dugo kod što većeg broja osoba izloženih infekciji. Važno je i da ima dug poluživot, kako ne bi obavezivao na svakodnevnu primenu.
Navedene kriterijume je u najvećoj meri ispunjavao hlorokin, u dozi od 300 mg nedeljno za odrasle, neškodljiv i za trudnice. Danas je, nažalost, u najvećem broju endemskih regiona Plasmodium falciparum postao rezistentan na ovaj lek. Za takva područja lek za profilaksu je meflokin, 250 mg nedeljno za odrasle, ali se otpornost na meflokin takođe razvija u jugoistočnoj Aziji i drugim regionima. Lek ne smeju da uzimaju osobe sa psihičkim oboljenjima, epilepsijom, kao ni osobe čija zanimanja zahtevaju izrazito dobru koordinaciju pokreta (piloti, npr.). Alternativa je kombinacija hlorokina (300 mg nedeljno) i paludrina, koji se uzima 200 mg dnevno. Alternativu takođe predstavlja doksiciklin, 100 mg dnevno, koji smanjuje i učestalost dijareje putnika.
Smanjenje populacije vektora postiže se primenom insekticida i posebno podizanjem komunalne higijene, što su važne mere u prevenciji prenosa bolesti u endemskim, ali i neendemskim područjima.
Uprkos brojnim problemima koji postoje u sintezi uspešne vakcine, na njoj se vrlo intenzivno radi, ali masova primena još nije postala deo sistema zaštite.
Pre odlaska u tropske krajeve svaki putnik je dužan da se javi određenoj preventivno-medicinskoj ustanovi radi dobijanja vakcinoprofilakse i saveta o hemoprofilaksi malarije. Vakcina protiv žute groznice obavezna je za tropske zemlje, ali se preporučuju i vakcina protiv meningokoknog meningitisa, hepatitisa i drugih bolesti vezanih za specifični region i posebne rizike putnika.
Po povratku iz tropskih krajeva obavezna je zdravstvena kontrola, kako zbog bolesti samog putnika, tako i posebno zbog sprečavanja unošenja karantinskih infektivnih oboljenja, kojih gotovo stalno ima u tropskim krajevima (hemoragijske groznice, kuga i dr.).
Prognoza bolesti zavisi od forme malarije, odnosno stanja obolelog pre započete terapije. Smrtni slučajevi po pravilu su vezani za falciparum – infekciju, teške oblike bolesti, ekstreme starosnog doba i različite hronične bolesti (srce, pluća, nedostatak slezine, šećerna bolest). Važno je što ranije započeti lečenje odgovarajućim lekom, što obavezuje na praćenje podataka o rezistenciji plazmodijuma u različitim endemskim područjima koje daje Svetska zdravstvena organizacija.













