Spontani pneumotoraks (prisustvo krvi u grudnoj duplji)
 Termin spontani pneumotoraks označava prisustvo vazduha u pleuralnom prostoru sa kolapsom pluća, čemu nije uzrok povreda grudnog koša.
Termin spontani pneumotoraks označava prisustvo vazduha u pleuralnom prostoru sa kolapsom pluća, čemu nije uzrok povreda grudnog koša.
Ovo patološko stanje čini 2-7% plućnih oboljenja i oko tri puta češće se javlja kod osoba muškog pola nego kod osoba ženskog pola. Najčešće nastaje kod osoba uzrasta od 20 do 40 godina, do tada potpuno zdravih.
Istovremena pojava obostranog pneumotoraksa čini 1 do 2% svih spontanih pneumotoraksa. Recidiv (ponovno javljanje) pneumotoraksa, tj. ponovna pojava pneumotoraksa sa iste strane, postoji kod 20-25% osoba koje su imale pneumotoraks.
Spontani pneumotoraks se, zavisno od etiologije, deli na primarni i sekundarni.
Primarni pneumotoraks postoji ukoliko se po postizanju reekspanzije pluća radiografijom (rendgenski snimak) grudnog koša ne uočavaju patološke promene u plućima. Primarnom pneumotoraksu pripada oko 80% svih pneumotoraksa. Utvrđeno je da su uzrok ove vrste pneumotoraksa male, subpleuralno lokali- zovane bule koje se nazivaju „blebs”. U slučaju sekundarnog pneumotoraksa, radiografskim i bioptičkim metodama moguće je utvrditi uzrok nastanka pneumotoraksa.
Još uvek nije pouzdano utvrđeno šta je neposredni uzrok prskanja blebsa, bula.
Spontani pneumotoraks najčešće nije praćen značajnijim komplikacijama. U urgentna stanja u medicini ipak se svrstava zbog mogućnosti nastanka dva stanja koja su, ako se dijagnoza brzo ne postavi, potencijalno opasna za život. To su tenzioni pneumotoraks i hemopneumotoraks.
Tenzioni pneumotoraks
Ukoliko se na nivou defekta visceralne pleure formira mehanizam sličan ventilu, vazduh koji pri udahu ude u pleuralni prostor ne može iz njega da izađe. Na taj način dolazi do progresivnog nakupljanja vazduha u pleuralnom prostoru. Tada najčešće već postoji izražena dispnea (otežano disanje), tako da se obično postavi dijagnoza i primeni neki terapijski postupak. Ukoliko se iz bilo kog razloga to ne uradi, vazduh koji se nakuplja u pleuralnom prostoru može dovesti do potiskivanja medijastinuma u suprotnu stranu sa istezanjem spoja šupljih vena sa desnom pretkomorom i smanjenog priliva krvi u srce. U tom slučaju klinička slika je vrlo dramatična, sa dispneom, cijanozom (modra koža) i kolapsnim stanjem. U najtežim slučajevima može doći i do zastoja cirkulacije i disanja.
Iako ovaj vid pneumotoraksa nastaje samo u 2-3% bolesnika sa pneumotoraksom, mogućnost njegovog nastanka ne sme se zaboraviti i bolesnika sa utvrđenim pneumotoraksom treba uvek hospitalizovati.
Spontani hemopneumotoraks
Ako prilikom kolapsa pluća dođe i do rascepa vaskularizovanih priraslica između pluća i zida grudnog koša, tada istovremeno sa nastankom pneumotoraksa dolazi i do krvarenja u pleuralnom prostoru.
Arteriole u priraslicama, koje su izvor krvarenja, potiču iz sistemske cirkulacije, tako da u njima vlada sistemski pritisak. Kako ne poseduju ni sposobnost refleksne vazokonstrikcije (nemaju muskularnu komponentu u svom zidu), krvarenje ne prestaje ukoliko se ne primeni neki terapijski postupak u cilju postizanja reekspanzije pluća. Najčešće sa reekspanzijom (širenje) pluća prestaje i krvarenje, ali je ponekad u cilju zaustavljanja krvarenja neophodna i torakotomija. Klinička slika ukazuje na unutrašnje krvarenje sa bledilom i tahikardijom (ubrzani rad srca), pri čemu pritisak ne mora biti nizak (kompenzatorni mehanizmi organizma koji su efikasni u održavanju arterijskog pritiska sve dok gubitak volumena cirkulišuće krvi nije preko 50%). Pri značajnijem gubitku krvi (1,5-2 litra) obično postoji i kolapsno stanje koje jasno ukazuje na unutrašnje krvarenje. Ukoliko je gubitak krvi veći od 50%, može doći do ireverzibilnog šoka.
Kako se manifestuje spontani pneumotoraks?
Nastanak pneumotoraksa kod 90% obolelih manifestuje se oštrim, probadajućim bolom u grudima na strani pneumotoraksa („kao ubod nožem”) i otežanim disanjem. Ponekad postoji i nadražajan kašalj, ređe drugi simptomi.
Treba imati na umu da su ponekad bolesnici sa kompletnim kolapsom pluća bez dispnee (otežano disanje), što je posledica ublažavanja šanta hipoksičnom vazokonstrikcijom u sistemu plućne cirkulacije.
Ovaj odbrambeni mehanizam organizma nastaje izvesno vreme po nastanku pneumotoraksa, a period do njegovog nastanka nije isti kod svih obolelih. Dobro opšte stanje ovih bolesnika može zavarati lekara i dijagnoza se lako previdi ukoliko se ne izvrši auskultatorni pregled bolesnika.
Kod obolelih od hronične opstruktivne bolesti pluća, izražena dispnea, pa i cijanoza, mogu postojati i pri manjem kolapsu pluća, tako da se kod njih dijagnoza obično brzo postavi.
Najčešće defekt na viseralnoj pleuri ima tendenciju zarastanja, tako da primenjeni terapijski postupak dovodi do reekspanzije pluća (ponovno širenje).
Kako se postavlja dijagnoza spontanog pneumotoraksa?
Na postojanje pneumotoraksa može se posumnjati na osnovu opisane kliničke slike, a naročito fizikalnog nalaza koji je skoro specifičan.
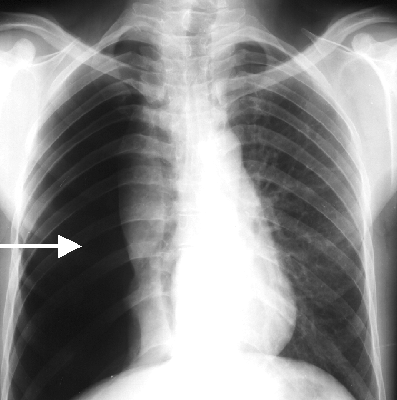
Definitivna dijagnoza postavlja se jedino na osnovu rendgenografije grudnog koša.
Na pogrešnu dijagnozu, naročito pri većem kolapsu pluća, može navesti i EKG nalaz koji može ličiti na infarkt prednjeg zida srca.
U slučaju sekundarnog pneumotoraksa, različitim dijagnostičkim postupcima (bronhoskopija, perkutana biopsija, pleuroskopija) treba utvrditi prirodu patološke promene koja je dovela do pneumotoraksa.
Kako se leči spontani pneumotoraks?
Lečenje nekomplikovanog spontanog pneumotoraksa može biti konzervativno i operativno.
Konzervativno lečenje obuhvata opservaciju, pleuralnu punkciju i drenažu grudnog koša. Operativno lečenje odnosi se jedino na torakotomiju.
Tenzioni pneumotoraks i hemopneumotoraks su urgentna stanja i zahtevaju urgentno lečenje.
Konzervativnim načinom lečenja moguće je rešiti oko 90% spontanih pneumotoraksa. Opservacija (posmatranj+e u bolničkim uslovima) dolazi u obzir jedino u slučaju minimalnog kolapsa pluća (10-20% u odnosu na volumen raširenog pluća).
Iako se normalnim fiziološkim mehanizmom dnevno iz pleuralnog prostora apsorbuje 50-70 ml vazduha, ako tokom sedam dana opservacije ne dode do reekspanzije pluća, mora se primeniti neki od navedenih terapijskih postupaka. Ovakav pristup zasniva se na činjenici da već posle dve nedelje od nastanka pneumotoraksa na površini pluća postoji fibrinska skrama koja vremenom zadebljava i „zarobljava” nepotpuno rašireno plućno krilo. Svako dalje odlaganje eksuflacije ili drenaže može kasnije nametnuti potrebu operativnog oslobađanja fibrinom obloženog plućnog krila.
Eksuflacija vazduha iglom priključenom na aktivnu aspiraciju može se primeniti i pri prvoj epizodi pneumotoraksa, nezavisno od veličine kolapsa pluća, ukoliko je bolesnik bez dispnee i ne boluje od HOBP. Ovaj postupak dovodi do reekspanzije pluća u 50% slučajeva. Ukoliko se ne postigne reekspanzija pluća, ne treba ponavljati eksuflaciju, nego uraditi drenažu.
Drenaža grudnog koša se najčešće primenjuje u lečenju. Indikovana je ako se opservacijom ili eksuflacijom ne postigne reekspanzija pluća, a kao prvi terapijski postupak u slučaju tenzionog pneumotoraksa, hemopneumotoraksa i pneumotoraksa kod obolelih od HOBP.
Torakalni dren ostaje priključen na trajnu aspiraciju najmanje tri do četiri dana ako se reekspanzija postigne odmah posle drenaže. Dren se posle toga može klemovati (zatvoriti), ukoliko se njime više ne dobija vazduh. Pre vađenja, dren ostaje klemovan najmanje 24 sata, u u slučaju usporene reekspanzije pluća najmanje 48 sati.
Indikacije za hirurško lečenje su: i nemogućnost postizanja reekspanzije plućasu
- nemogućnost održavanja reekspanzije pluća posle klemovanja drena,
- recidivi pneumotoraksa (više od 3-4 epizode sa iste strane),
- kontinuirano krvarenje na dren u slučaju hemopneumotoraksa,
- zaostali intrapleuralni hematom posle postignute reekspanzije pluća po završenom lečenju hemopneumotoraksa.
Poslednjih godina razvijeni su brojni pleuroskopski postupci u rešavanju pneumotoraksa, čija se efikasnost ne razlikuje od torakotomije.